
Weitaus mehr, als die meisten Führungskräfte ahnen. Und die Lösung dieses Problems hängt von einer einzigen Entscheidung ab, die in deutschen KMU meistens viel zu spät und oft unbedacht getroffen wird.
Die Frage „BGM intern oder extern?“ klingt im ersten Moment nach einer reinen Ressourcen- oder Budgetfrage. Tatsächlich ist es eine tiefgreifende Organisationsfrage. Die Antwort ergibt sich nicht aus dem Engagement Ihrer Personalabteilung, sondern aus drei strukturellen Defekten, die internes Betriebliches Gesundheitsmanagement (BGM) in der großen Mehrheit der KMU scheitern lassen, bevor die erste Maßnahme überhaupt wirkt.
Jedes Unternehmen, das diese Entscheidung heute trifft, agiert im selben Marktumfeld: Wir sehen Krankenstände auf einem Rekordniveau von bis zu 5,7 Prozent, einen Anstieg psychischer Erkrankungen um 43 Prozent in den letzten zehn Jahren und einen massiven Produktivitätsverlust.
Die groß angelegte TK-Studie #whatsnext BGM 2025 (befragt wurden 1.529 Führungs- und HR-Verantwortliche) zeigt ein ernüchterndes Bild: Nur 26,8 Prozent der deutschen Unternehmen betreiben ein vollständiges BGM. Die übrigen 73 Prozent sind nicht einfach zu langsam. Sie haben eine Entscheidung noch nicht getroffen – oder falsch getroffen.
Dieser Artikel ist keine klassische Pro-/Contra-Liste. Er ist eine datenbasierte Organisationsanalyse. Er zeigt, warum internes BGM in KMU strukturell versagt, warum ein Obstkorb kein BGM ist und was aktuelle Studien wirklich belegen.
Viele Unternehmen unterschätzen die Kosten schlechter Mitarbeitergesundheit systematisch, weil sie an den falschen Stellen messen. Sie zählen Fehltage (Absentismus) und sehen die direkten Lohnfortzahlungskosten. Was sie übersehen, ist der weitaus teurere Teil des Problems.
Präsentismus bezeichnet das Phänomen, dass Mitarbeitende physisch anwesend sind, aber aufgrund gesundheitlicher Beeinträchtigungen nicht produktiv arbeiten können. Die arbeitsmedizinische Wissenschaft ist sich einig: Die verdeckten Kosten durch Präsentismus sind in vielen Fällen dreimal so hoch wie die Kosten durch echte Fehltage.
Fehler, Qualitätsverluste, verschleppte Erkrankungen und Ansteckungsrisiken summieren sich zu einem stillen Schaden, der in keiner HR-Statistik auftaucht. Für unser Beispiel-Unternehmen mit 65 Mitarbeitenden bedeutet das: Zu den sichtbaren 1.350 Fehltagen im Jahr kommen konservativ gerechnet weitere 2.000 bis 4.000 Präsentismus-Tage. Experten beziffern den kumulierten Produktivitätsverlust in Deutschland auf gigantische 160 Milliarden Euro jährlich.
„Während Ihr Wettbewerber noch diskutiert, ob BGM sinnvoll ist, haben Sie bereits messbare Ergebnisse – wenn Sie jetzt handeln.“
Warum also nicht einfach eine interne BGM-Stelle schaffen oder HR das Thema „mitmachen“ lassen? Weil KMU in der Praxis an drei fundamentalen, soziologischen und methodischen Barrieren scheitern.
Organisationen sind keine neutralen Räume. Sie haben etablierte Narrative, verdeckte Machtverhältnisse und kulturelle blinde Flecken. Ein interner BGM-Beauftragter wird unweigerlich Teil dieses Systems und verliert systematisch die Fähigkeit, es von außen objektiv zu beurteilen. Was seit Jahren als „normale Arbeitsbelastung“ gilt, bleibt unbenannt. Was die Führungsebene nicht hören will, wird nicht eskaliert.
Das ist kein persönliches Versagen der internen Akteure – das ist schlichte Organisationssoziologie. Interne Akteure können nicht gleichzeitig Teil eines geschlossenen Systems sein und es objektiv diagnostizieren. In der Strategieberatung nennt man das die Grenze der Selbstdiagnose. Kein Konzern beauftragt McKinsey, weil die internen Analysten nicht intelligent genug wären. Er beauftragt McKinsey, weil eine externe Perspektive strukturell anders funktioniert als eine interne Beurteilung. Die Bedarfsanalyse einer internen BGM-Stelle findet keine Befunde, die niemand erwartet, und empfiehlt keine Maßnahmen, die politischen Widerstand erzeugen. Sie optimiert vielleicht – aber sie transformiert nie.
Ein erfolgreiches BGM steht und fällt mit der Qualität seiner Datengrundlage. Die entscheidende Frage lautet: „Was braucht die Belegschaft wirklich – und sagt sie es uns auch ehrlich?“ Forschung zur Organisationspsychologie zeigt konsistent: Mitarbeitende verändern ihr Antwortverhalten, sobald sie wissen, dass die Daten intern verarbeitet werden. In einem KMU mit 50 oder 100 Beschäftigten lassen sich Antwortmuster fast immer auf Abteilungen oder Einzelpersonen zurückführen.
Wenn die Büroleitung die Ergebnisse auswertet, schreibt niemand ehrlich: „Ich bin psychisch ausgebrannt“ oder „Ich habe Konflikte mit meiner direkten Führungskraft“. Die Folge ist ein methodisches Desaster: Eine interne Bedarfsanalyse liefert systematisch verzerrte Daten. Studien belegen, dass 35 Prozent der Beschäftigten explizit externe Befragungsanbieter bevorzugen, da nur dort Anonymität glaubhaft garantiert ist.
„Die Akzeptanz externer BGM-Interviewer ist sehr viel höher als bei internen Befragern der Personalabteilung – was direkt zu höherer Teilnahmebereitschaft führt.“ — Neumann & Voss (2018), Springer Gabler
Hinzu kommt der Interessenkonflikt bei der Erfolgsmessung: Internes BGM bewertet oft seine eigene Arbeit. Externe Evaluation bedeutet hingegen, dass die Wirksamkeit von jemandem gemessen wird, der kein Interesse daran hat, ein bestimmtes Ergebnis zu schönen.
Betriebliches Gesundheitsmanagement ist eine hochkomplexe Disziplin geworden. Der internationale Qualitätsstandard basiert auf dem Donabedian-Modell (1982), welche Qualität in drei Ebenen unterteilt:
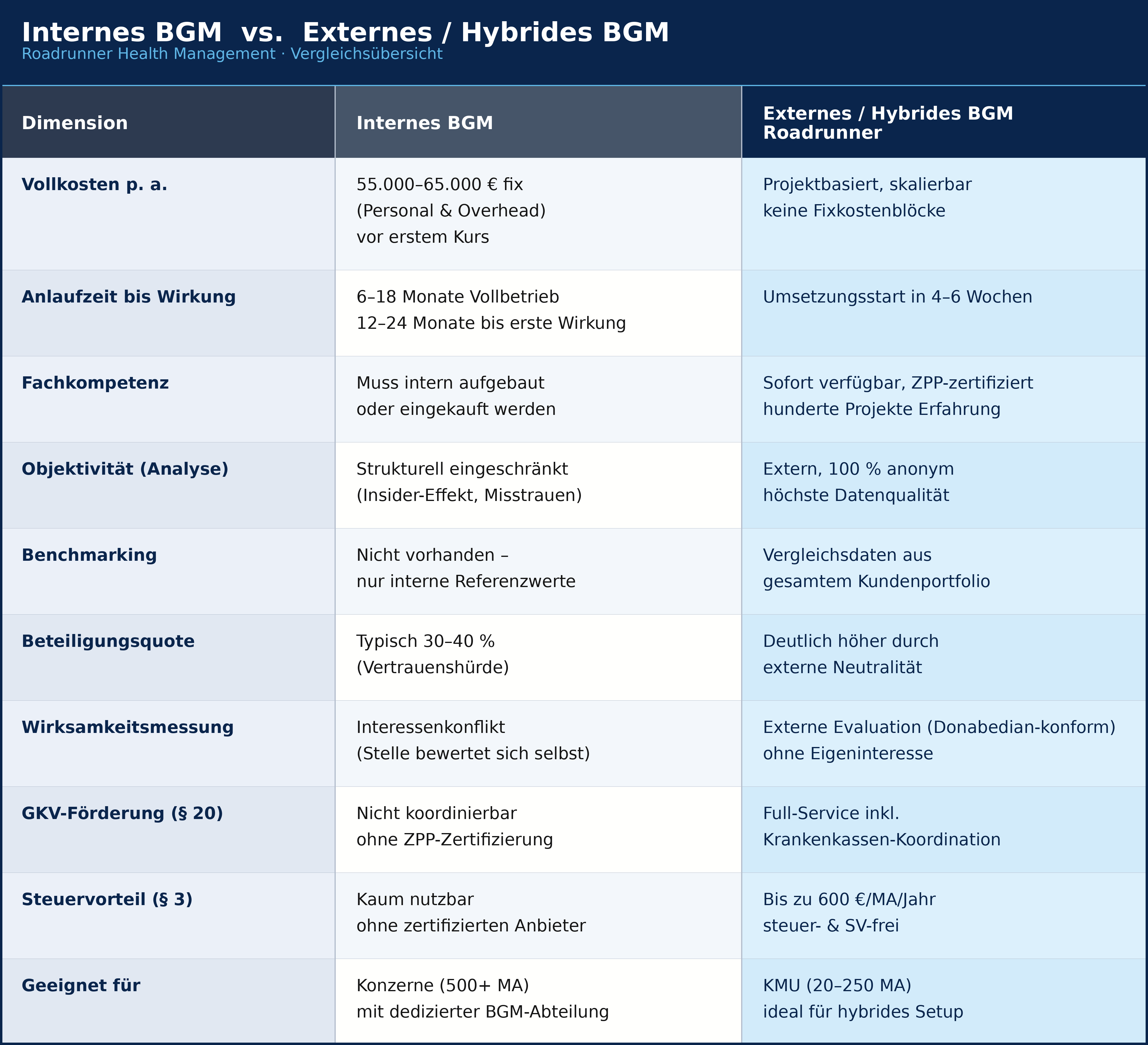
Wer internes BGM aufbaut, muss zuerst die Strukturqualität komplett selbst finanzieren. Das erfordert Expertise in Verhaltensmedizin, Programm-Design, Fördermittelmanagement und psychometrischer Datenmessung. Keine einzelne interne HR-Kraft deckt all das ab. Bis diese Strukturen in einem KMU intern aufgebaut sind, vergehen 6 bis 18 Monate. Externe BGM-Profis bringen diese Strukturqualität mit – und starten in 4 bis 6 Wochen.
Die Vollkostenrechnung des internen BGM: Die am häufigsten unterschätzte Größe ist die Einheitsökonomie. Unternehmen rechnen oft nur mit dem Bruttogehalt, vergessen aber rund 40 Prozent der Realkosten:
Das ist die enorme finanzielle Vorleistung, die ein KMU stemmen muss – noch bevor ein einziger Gesundheitskurs stattfindet.
Neben der Kosteneffizienz übersehen KMU den mächtigsten finanziellen Hebel der deutschen Gesetzgebung: Das Gesetz verpflichtet gesetzliche Krankenkassen zur Bezuschussung präventiver Maßnahmen nach § 20 SGB V. Die harte Bedingung: Die Kurse müssen die strengen Qualitätsstandards der Zentralen Prüfstelle Prävention (ZPP) erfüllen (qualifizierte Leiter, evidenzbasierte Inhalte in den Handlungsfeldern Bewegung, Ernährung, Stress, Sucht).
Zusätzlich ermöglicht § 3 Nr. 34 EStG einen steuer- und sozialversicherungsfreien Zuschuss von bis zu 600 Euro je Mitarbeiter und Jahr für zertifizierte Gesundheitsleistungen. Für ein Unternehmen mit 70 Mitarbeitenden entspricht das einem Fördervolumen von 42.000 Euro jährlich. Die Realität: Eine interne BGM-Stelle ohne eigenes, ZPP-zertifiziertes Portfolio kann diese Gelder faktisch nicht abrufen. Wer diesen Refinanzierungsmechanismus ignoriert, betreibt BGM schlichtweg zu teuer.
Wenn internes BGM so viele Nachteile hat, liegt die Lösung scheinbar auf der Hand: Einfach alles an einen externen Dienstleister abgeben. Doch hier tappen viele Unternehmen in die nächste Falle.
Ein BGM lässt sich nicht zu 100 % outsourcen. Gesundheit ist eine Frage der Unternehmenskultur, und Unternehmenskultur wird von innen gelebt. Ein rein externes Programm, das ohne interne Sponsoren als „U-Boot“ in die Belegschaft geschossen wird, scheitert am Change-Management. Wenn externe Trainer erstklassige Kurse zur Stressbewältigung geben, aber die interne Führungskraft eine toxische Arbeitslast aufrechterhält, verpufft jede Maßnahme.
Die Verantwortung für gesunde Führung bleibt immer im Unternehmen. Externe Experten können ein dysfunktionales Führungsteam nicht durch einen Achtsamkeitskurs reparieren.
Best Practice in KMU ist weder 100 % intern noch 100 % extern – es ist die intelligente Verknüpfung beider Welten. Roadrunner Health Management hat diesen hybriden Ansatz als Standard etabliert.
Wir teilen die Rollen glasklar auf, damit jeder das tut, was er am besten kann:
Die weltweit anerkannte Chapman-Metaanalyse aus 62 Studien beziffert den durchschnittlichen ROI von professionellen BGM-Programmen auf 1:2,73 für Fehlzeiten und 1:3,27 für medizinische Kosten. Roland Berger errechnete, dass Unternehmen mit aktivem BGM krankheitsbedingte Fehlzeiten um 30 bis 40 Prozent reduzieren.
In Langzeitstudien spart systematische BGM-Prävention binnen drei Jahren bis zu 46 Krankheitstage pro Mitarbeiter ein. Für ein Unternehmen mit 80 Mitarbeitenden entspricht das einem vermiedenen Schaden von über 900.000 Euro.
Die meisten internen Programme scheitern an einem gravierenden Denkfehler: Das Management entscheidet Top-Down, was sinnvoll ist. Die Mitarbeitenden werden ungefragt versorgt – und die Geschäftsführung wundert sich über Teilnahmequoten von unter 10 Prozent. Roadrunner Health Management löst dieses Problem durch einen strikten Bottom-Up-Ansatz, der nach dem wissenschaftlichen PDCA-Zyklus funktioniert:
Für ein KMU mit 60 bis 100 Mitarbeitenden bedeutet das: kein interner Koordinationsaufwand, keine GKV-Bürokratie, kein Warten.
Die BGM-Landschaft verändert sich grundlegend. Drei Entwicklungen verschärfen den Strukturnachteil interner Lösungen massiv:
Die Entscheidung „intern oder extern“ ist keine Frage des Vertrauens in die eigenen Mitarbeitenden und keine reine Budgetfrage. Sie ist eine Frage der Organisationslogik.
Für KMU ist reines internes BGM strukturell die falsche Entscheidung: zu teuer in der Vollkostenrechnung (55–65 k€ Fixkosten), zu langsam im Aufbau, blind für den eigenen Betrieb (Insider-Effekt) und abgeschnitten von essenziellen Fördermitteln (§ 20 SGB V). Externes BGM – richtig aufgestellt im hybriden Modell mit ZPP-Zertifizierung und Bottom-Up-Ansatz – ist kein Luxus. Es ist die wirtschaftlich einzig sinnvolle Entscheidung.
Wir analysieren gemeinsam, was Ihre Belegschaft tatsächlich braucht – anonym, evidenzbasiert und Bottom-Up. Befreien Sie Ihre HR-Ressourcen von zeitraubender Koordination und setzen Sie auf einen zertifizierten Prozess, der gefördert wird.
Jetzt kostenloses Erstgespräch vereinbaren